Babesia spp.
La babésiose est une maladie causée par un parasite des globules rouges comme pour la malaria. Elle est située dans la partie nord-est des Etats-Unis où Babesia microti est transmis par la tique Ixodes scapularis. En Europe cette maladie est extrêmement rare. Il n’y a encore jamais eu de cas documenté en Suisse.
Agent pathogène
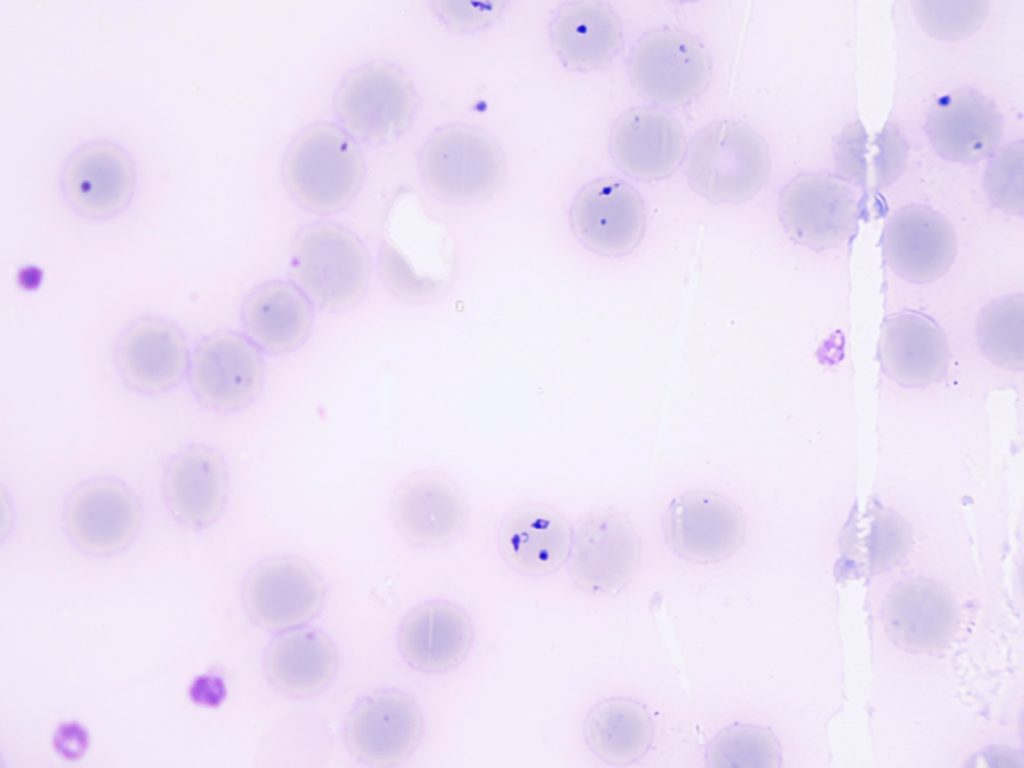
Il y a plusieurs espèces de Babésies mis en évidence dans les tiques. Ce sont des parasites des hématies de l’ordre des Piroplasmida qui ont un cycle de reproduction sexuée et asexuée dans la tique et une reproduction asexuée dans l’hôte vertébré après transmission par les glandes salivaires en fin de repas. Les babésies présentent une transmission transovarienne et transtadiale qui leur permet de persister dans la tique de génération en génération; la tique est donc un réservoir de babésies.
Les principales espèces sont des pathogènes d’animaux domestiques comme Babesia divergens et Babesia bovis chez les bovins, Babesia caballi chez le cheval et Babesia canis chez le chien; d’autres plutôt liées aux animaux sauvages comme Babesia microti chez les rongeurs.
Les tiques porteuses de babésies sont en Europe Ixodes ricinus, Rhipicephalus sanguineus, et Dermacentor spp.
Epidémiologie
Les premiers cas de babésioses humaines en Europe datent de 1956 depuis des rares infections par Babesia divergens surviennent chez les patients splénectomisés présentant une cliniques sévères et souvent fatales. Elle est la plus importante babésiose et peut survenir chez des immunocompétents. Depuis 2003 une autre espèce zoonotique, Babesia venatorum est survenue très sporadiquement en Europe.
Les infections les plus répandues sont celles dues à Babesia microti dans le nord-est des Etats-Unis. Le CDC déclare environ 2’000 cas de babésioses annuellement. En Europe le premier cas publié en 2007 est documenté en Allemagne mais reste exceptionnellement rare probablement du fait de la faible pathogénicité de cette espèce en Europe.
Clinique
Les infections de gravité variables sont généralement observées chez les immunocompromis et particulièrement les patients splénectomisés pour B.divergens. On observe toutefois aussi des babésioses aussi chez les immunocompétents et ceci principalement lors d’infection à B.microti aux USA mais aussi de rares cas publié en Europe.
Les signes cliniques de la babésiose sont l’état grippal, fièvre, splénomégalie et l’anémie hémolytique qui rappelle un peu la malaria (sans voyage sous les tropiques).
Des cas graves et mortels ont été publiés mais aussi des cas asymptomatiques. Du fait de la rareté des infections, la babésiose peut être prise pour une autre maladie comme la malaria très classiquement ou même une neuroborréliose selon la revue de cas (Hildebrandt et al.).
Thérapie
Allant de traitement classique des piroplasmoses aux combinaisons incluant des antibiotiques classiques contre les bactéries.
Vaccination
Il n’existe aucun vaccin pour se protéger de la maladie.
Diagnostic
La méthode classique est la mise en évidence directe du parasite dans les hématies sur un frotti sanguin et une goutte épaisse colorée au Giemsa. Elle ne diffère pas de celle utilisée pour la mise en évidence des plasmodia lors de suspicion de malaria. C’est la méthode de choix dans la phase aiguë de la babésiose.
Une PCR est disponible dans le laboratoire de ADMED Microbiologie pour confirmer ou augmenter la sensibilité de la détection dans le sang. Elle permet aussi de détecter les babésies dans d’autres tissus.
La sérologie que nous avons validée au laboratoire est restrictive car elle concerne que les infections à Babesia microti. Elle est basée sur l’immunofluorescence. Dans ce contexte, elle doit être utilisée uniquement lors de suspicion de babésiose au retour de zones endémiques (USA).
Guidelines
n.d.
Sources
Hildebrandt A, Zintl A, Montero E, Hunfeld KP, Gray J. Human Babesiosis in Europe. Pathogens. 2021 Sep 9;10(9):1165.
Martinot M, Zadeh MM, Hansmann Y, Grawey I, Christmann D, Aguillon S, Jouglin M, Chauvin A, De Briel D. Babesiosis in immunocompetent patients, Europe. Emerg Infect Dis. 2011 Jan;17(1):114-6.
