Borrelia burgdorferi - Lyme-Borreliose
Die Lyme Borreliose wird durch Bakterien ausgelöst. Sie ist die häufigste durch Zecken übertragene Erkrankung in der Schweiz. Ein häufiges Zeichen der Borreliose ist das Symptom der Wanderröte. Die Infektion kann mit Antibiotika behandelt, aber nicht durch eine Impfung verhindert werden.
Erreger

Die Lyme Borreliose wird durch verschiedene Spezies von Bakterien der Gattung Borrelia verursacht, die zum sogenannten Borrelia burgdorferi sensu lato Komplex gehören. Sechs der mehr als 20 beschriebenen Spezies des B. burgdorferi sensu lato Komplexes sind gesichert humanpathogen: B. afzelii, B. garinii, B. bavariensis, B. burgdorferi sensu stricto, B. mayoni und B. spielmanii. Für die Spezies B. valaisiana, B. lusitaniae und B. bissettiae wird die Pathogenität momentan diskutiert.
Epidemiologie
Die Lyme-Borreliose ist in der nördlichen Hemisphäre (Nordamerika, Europa und Asien) verbreitet. Bis auf B. mayonii kommen alle humanpathogenen Spezies in Europa vor. Die Lyme Borreliose ist in Europa die mit Abstand häufigste durch Zecken übertragene Krankheit. Der Hauptvektor für die Übertragung von Borrelia burgdorferi sensu lato in der Schweiz ist Ixodes ricinus. Im Gegensatz zur FSME ist die Zirkulation von B. burgdorferi sensu lato nicht auf Naturherde beschränkt, das heisst, das gesamte Verbreitungsgebiet von I. ricinus Zecken (Gesamte Schweiz mit Ausnahme einer Höhe von über 1’500 m.ü.M.) gilt als Risikogebiet für Infektionen mit B. burgdorferi sensu lato. Die Erregerprävalenz in Zecken variiert je nach Region und schwankt zwischen ca. 5 % und 30 %, stellenweise bis zu 50 %.
Jede Spezies des Borrelia burgdorferi sensu lato Komplexes zeigt eine Vorliebe für bestimmte Wirtstiere, entsprechend ist die Öko-Epidemiologie der Lyme Borreliose enorm komplex. Die Dichte und Zusammensetzung der Wirtstierpopulation sind Schlüsselfaktoren für die Aufrechterhaltung der Zirkulation von B. burgdorferi sensu lato in einem Ökosystem. Als Reservoirwirte wurden verschiedene kleine Säugetiere, mittelgrosse Säugetiere, Vögel und Reptilien identifiziert.
Die Borreliose ist in der Schweiz nicht meldepflichtig, darum ist die genaue Häufigkeit der Erkrankung nicht bekannt. Akute Borreliose-Fälle können jedoch über das Sentinella-Meldesystem erfasst werden. Seit 2008 wurden im Zeitraum von Januar bis Ende September zwischen 5‘300 und 16‘800 Arztbesuche wegen Borreliose hochgerechnet.
Klinik
Ein grosser Anteil der Infektionen mit B. burgdorferi sensu lato führt nicht zu Krankheitssymptomen. Die Wahrscheinlichkeit, nach einem Zeckenstich an einer Borreliose zu erkranken liegt bei etwa 1 – 5 %. Dabei steigt das Risiko mit der Dauer, für welche die Zecke festgestochen bleibt: vor 12 – 16 h ist das Risiko äusserst gering, es steigt aber an, wenn die Zecke länger als 24 – 48 h Blut saugt.
Der natürliche Verlauf einer unbehandelten Infektion ist sehr variabel. Nicht jede Infektion führt zu einer Erkrankung. Bei symptomatischen Erkrankungen kann jede Manifestationsform grundsätzlich isoliert, aber auch in unterschiedlichen Kombinationen auftreten. Die Lyme-Borreliose ist eine Multisystemerkrankung, die sich überwiegend als lokalisierte Hautinfektion manifestiert (Erythema migrans). Innerhalb von Tagen bis Wochen kann es zu einer Dissemination der Bakterien in andere Organe, am häufigsten das zentrale Nervensystem, Gelenke oder Myokard kommen. Die klinischen Bilder werden in frühe lokalisierte, frühe disseminierte und späte disseminierte Manifestationen eingeteilt. Die frühen Manifestationen der Lyme-Borreliose werden entsprechend der Zeckenaktivität am häufigsten von Frühling bis Herbst beobachtet; Spätmanifestationen der Lyme-Borreliose weisen keine typische saisonale Prävalenz auf.
Frühes lokalisiertes Stadium
An der Stelle des Zeckenstiches entwickelt sich nach durchschnittlich einer Woche eine erythematöse Papel oder Makula. Über Tage bis Wochen kommt es zur Ausbildung einer anulären Läsion mit oft zentraler Abheilung, welche sich langsam ausdehnt und als Erythema migrans bezeichnet wird. Das Erythema migrans ist die häufigste Frühmanifestation und Leitsymptom der Lyme Borreliose. Es kann deutlich ausgeprägt, aber auch eher diskret sein – die Manifestationsformen sind vielfältig. Die Läsion ist typischerweise schmerzlos, kann jedoch in seltenen Fällen von Brennen und Juckreiz begleitet sein. Das Erythema migrans kann von grippeähnlichen Allgemeinsymptomen begleitet werden.

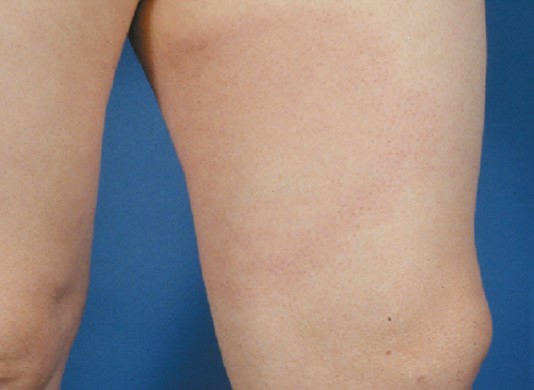
Frühes disseminiertes Stadium
Obwohl in Europa weniger häufig als in Amerika, werden auch in der Schweiz multiple Erythema migrans beobachtet.
Innerhalb von Wochen bis Monaten nach einem Zeckenstich kann es zu einem Befall des Nervensystems kommen. Die frühe Neuroborreliose ist die häufigste Manifestationsform des frühen dissemnierten Stadiums. Die klassische Trias des Garin-Bujadoux-Bannwarth-Syndroms, bestehend aus septischer Meningitis, schmerzhafter Neuroradikulitis und Hirnnervenausfall, kommt bei nur bei einem kleinen Anteil der Betroffenen vor.
Bei der Meningitis stehen Kopfschmerzen im Vordergrund; Fieber, Meningismus, Nausea und Erbrechen sind selten. Bei der Radikulitis stehen initial radikuläre Schmerzen im Vordergrund; innerhalb von wenigen Wochen können weitere neurologische Ausfälle folgen. Charakteristisch sind asymmetrische motorische Ausfälle, welche von sensorischen Ausfällen begleitet sein können. Bei Hirnnervenausfällen ist am häufigsten des Nervus facialis in Form einer peripheren Fazialisparese betroffen. Diese kann auch isoliert auftreten, ohne dass das zentrale Nervensystem betroffen ist.
Eine weitere Manifestationsform des frühen disseminierten Stadiums sind rheumatologische Beschwerden, welche innerhalb von Monaten nach einem Zeckenstich auftreten. Das Befallsmuster der Lyme-Arthritis ist typischerweise mon- oder oligoartikulär, am häufigsten sind die Kniegelenke befallen. Typisch ist auch der intermittierende Verlauf, wobei die Anzahl und die Dauer der einzelnen Episoden sehr variabel ist.
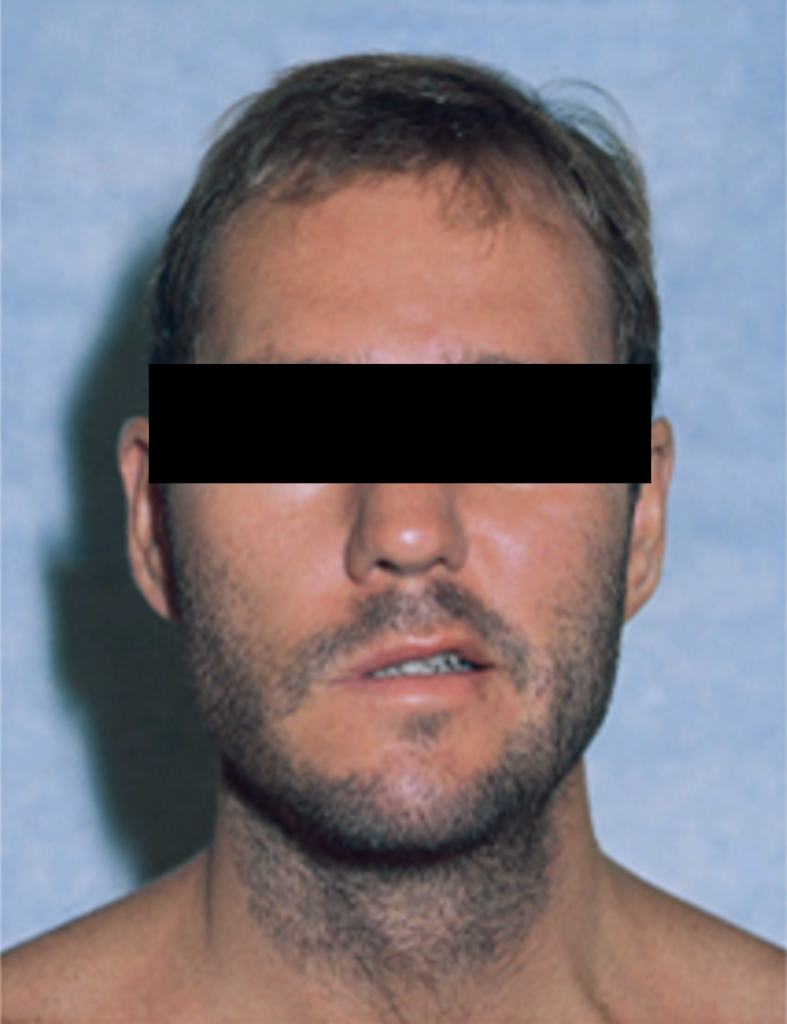
Die Karditis ist in Europa eine seltene Manifestation und betrifft überwiegend Männer. Die Karditis äussert sich klinisch in Rhythmusstörungen – vor allem in Form von atrioventrikulären (AV) Blockierungen unterschiedlichen Grades; häufig werden die Symptome von anderen Manifestationsformen einer Lyme Borreliose begleitet.
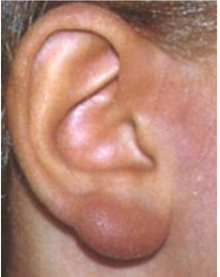
Eine besondere Reaktionsform an der Haut ist das Borrelien-Lymphozytom (rötlich-livider Tumor an typischen Lokalisationen wie Ohrläppchen, Mamille, Nasenflügel oder Skrotum).
Bild: Gilbert Greub
Spätes disseminiertes Stadium
Im Verlauf einer unbehandelten Borreliose kann sich der Gelenkbefall nach Monaten bis Jahren seltenerweise zu einer chronischen Lyme-Arthritis entwickeln.
Eine Acrodermatitis chronica atrophicans (ACA) kann sich Monate bis Jahre nach einem Zeckenstich entwickeln. Bei Patienten mit ACA kommt es zu einem initial infiltrativen Stadium gefolgt von den charakteristischen Veränderungen des atrophischen Stadiums: Zigarettenpapierdünne, gefältelte Haut, livide Verfärbung und plastisches Hervortreten der Gefäße. In einigen Fällen wird sie zusammen mit neurologischen Symptomen des peripheren Nervensystems beobachtet.
Eine sehr seltene Manifestation des späten disseminierten Stadiums ist die chronische Neuroborreliose. Diese entwickelt sich meist innerhalb von wenigen Jahren nach einem Zeckenstich. Die klinischen Manifestationen umfassen eine progressive Enzephalomyelitis (insbes. Para- und Tetraparesen) oder eine chronische axonale Polyneuropathie.
Therapie
Patienten, die im Frühstadium der Lyme-Borreliose mit geeigneten Antibiotika behandelt werden, erholen sich in der Regel rasch und vollständig. Üblicherweise zur oralen Behandlung eingesetzte Antibiotika umfassen Doxycyclin oder Amoxicillin. Wir verweisen auf die Richtlinien der Schweizerischen Gesellschaft für Infektiologie.
Impfung
In den USA ist ein monovalenter Impfstoff (LYMERix®) zugelassen, welcher jedoch aus kommerziellen Gründen seit 2002 nicht mehr angeboten wird. Für Europa stehen zurzeit weder aktive noch passive Immunisierungen zur Verfügung. Es laufen jedoch klinische Studien mit neuen Impfstoffen. Pfizer und Valneva haben zusammen einen Impfstoffkandidaten entwickelt, der zurzeit getestet wird. Es handelt sich um einen multivalenten Protein-Untereinheiten-Impfstoff, der auf das „Outer Surface Protein A“ (OspA) der Borrelien abzielt. Dieser Impfstoff soll Schutz gegen nordamerikanische und europäische Spezies/Stämme von B. burgdorferi sensu lato bieten.
Das Unternehmen „Mass Biologics“ der „University of Massachusetts Medical School“ hat einen humanen monoklonalen Antikörper entwickelt, welcher als Präexpositionsprophylaxe für Borreliose eingesetzt werden soll. Klinische Studien sollen bald beginnen. Dieser Ansatz würde einen saisonalen Schutz gegen Borreliose bieten. Es würde wahrscheinlich aus einer einzigen Spritze bestehen, die die Menschen jedes Jahr zu Beginn der Zeckensaison erhalten würden.

Diagnostik

Die Serologie gilt als Mittel der Wahl zur Unterstützung der klinischen Diagnose. Die Serokonversion findet für die IgM 3 – 5 und für die IgG 6 – 8 Wochen nach Infektion statt. Obwohl IgM-Antikörper in der Regel früher als IgG-Antikörper nachweisbar sind, wurden auch Fälle von Erythema migrans und Neuroborreliose ohne IgM- bei positivem IgG-Antikörpernachweis beobachtet. Bei Spätmanifestationen sind in der Regel IgG-Antikörper nachweisbar, ein negativer IgG-Befund spricht mit hoher Wahrscheinlichkeit gegen das Vorliegen einer Spätmanifestation. Eine positive Serologie belegt lediglich einen Kontakt mit Borrelien und erlaubt keine Aussage darüber, ob die Erkrankung aktiv ist oder nicht. Im Zeitverlauf verändern sich Antikörpertiter oftmals kaum und auch IgM-Antikörper können über Jahrzehnte positiv bleiben. Untersuchungen sollen grundsätzlich als Stufendiagnostik durchgeführt werden. Als 1. Stufe wird der ELISA empfohlen, der Immunoblot bzw. Immunodot darf erst in der 2. Stufe eingesetzt werden.
Eine intrathekale Synthese Borrelien-spezifischer Antikörper lässt sich durch Bestimmung des Liquor-Serum-Index nachweisen oder ausschliessen. Diese Methode hat einen sehr hohen Stellenwert für die Diagnose einer Neuroborreliose. Der blosse Nachweis von Antikörpern im Liquor ist dagegen nicht aussagekräftig, da im Liquor nachweisbare Antikörper auch aus dem Serum des Patienten stammen können (d. h. passiv übertragen sein können). Vor allem bei kurzer Krankheitsdauer kann die intrathekale Immunantwort bereits vor der Serum-Immunantwort nachweisbar sein.
Der Nachweis des Chemokins CXCL-13 wird zur Unterstützung der Neuroborreliose-Diagnostik eingesetzt. Sein Nachweis kann im Liquor bereits vor dem Auftreten von Antikörpern gelingen. Der Schwellenwert für ein positives Ergebnis ist noch nicht offiziell definiert.
Der direkte Erregernachweis mittels Polymerase Kettenreaktion PCR gelingt je nach Krankheitsstadium und Probenart unterschiedlich gut. Die Untersuchung von Hautbiopsien im Falle eines Erythema migrans oder einer Acrodermatitis chronica atrophicans sowie die Untersuchung von Synovialproben bei einer Lyme Arthritis hat eine Sensitivität von etwa 50 – 70%. Der direkte Nachweis von Borrelien in Liquorproben bei akuten Lyme Borreliose-Fällen liegt bei etwa 10 – 30%. Die Untersuchung von Blut, Urin, oder Zecken wird nicht empfohlen. Der kulturelle Erregernachweis wird ausschliesslich in spezialisierten Laboratorien angeboten und hat im diagnostischen Alltag eine untergeordnete Bedeutung.
Alle erwähnten Methoden für den molekularbiologischen, kulturellen und serologischen Nachweis stehen am CNRT zur Verfügung.
Guidelines
- Lyme disease Part 1: epidemiology and diagnosis. Rev Med Suisse. 2006 Apr 5;2(60):919-24
- Lyme disease Part 2: clinic and treatment. Rev Med Suisse. 2006 Apr 5;2(60):925-8, 930-4
- Lyme disease Part 3: prevention, pregnancy, immunodeficient state, post-Lyme disease syndrome. Rev Med Suisse. 2006 Apr 5;2(60):935-6, 938-40
- To test or not to test? Laboratory support for the diagnosis of Lyme borreliosis: a position paper of ESGBOR, the ESCMID study group for Lyme borreliosis. Clin Microbiol Infect. 2018 Feb;24(2):118-124
- Review of European and American guidelines for the diagnosis of Lyme borreliosis. Med Mal Infect. 2019 Mar;49(2):121-132
Quellen
- Nationales Referenzzentrum für Borrelien Deutschland
- Robert Koch Institut, Ratgeber zur Lyme Borreliose
- Bundesamt für Gesundheit BAG, Informationen zur Borreliose / Lyme Krankheit
- Evison J et.al. Abklärungen und Therapie der Lyme Borreliose bei Erwachsenen und Kindern. Empfehlungen der Schweizerischen Gesellschaft für Infektiologie. Schweizerische Ärztezeitung 2005;86: Nr.42
- Gern L et.al. European Reservoir Hosts of Borrelia burgdorferi sensu lato,Zentralblatt für Bakteriologie,Volume 287, Issue 3,1998,Pages 196-204
- https://www.zecken.de
- https://zecken-stich.ch
